綜合醫院DRG醫保付費系統操作教學
從醫院功能定位上來說,基于DRG病種成本核算的規則,醫院可以清楚哪些病種是有結余的、哪些病種是持平、哪些病種是虧損。其次是在醫院學科建設方面,DRG病種成本核算可助力醫院找到重點學科,為醫院的級別定位及學科發展提供決策參考。較后,在整個區域內,不僅可與區域內的病種成本比較,還可以明晰哪些病種是需要下轉到下級醫院,促進分級診療。此外,醫院開展的DRG病種成本核算,還可以通過臨床路徑評判分析,找出醫療服務行為中的不足,減少多用藥、多用耗材、多檢查、過度醫療等現象。DRG分類補償如何發展?綜合醫院DRG醫保付費系統操作教學
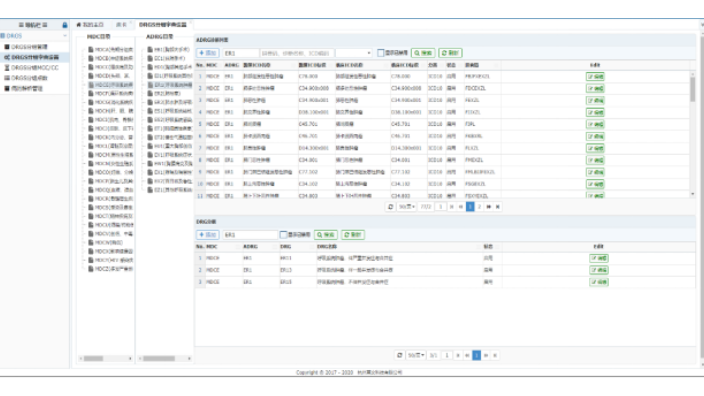
DRGs-PPS付費方式下病人使用的藥品、醫用耗材和檢查檢驗都成為診療服務的成本,因此監控重點已經從費用明細轉變成對病例整體的合理性和準確性進行審核。從醫保局的角度,另一個主要的監管目標是監控醫院的醫療質量是否因為合理控費而有明顯地降低。將次均費用、平均住院日、CMI、總權重、低風險組死亡率、中低風險組死亡率等關鍵指標納入考核范圍,強化醫保對醫療服務的監控作用。并將DRGs方法作為對醫院服務能力、服務績效和醫療質量進行客觀定量評價的重要手段之一,逐步加大量化評價方法在醫院評審中所占的比例。綜合醫院DRG醫保付費系統操作教學DRG付費會給相關企業帶來進一步推動社區和康復服務機構的發展。
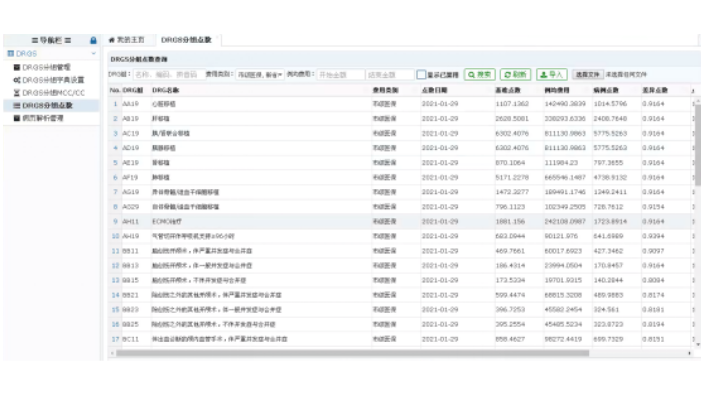
DRG體系構件需要建立分組標準:分組標準的建立需要注意兩大重點。一是分組標準本身的成熟度,二是如何完成相對權重的本地化。DRG系統只需與醫院電子病歷系統病案首頁對接,通過DRG分組器軟件,完成疾病分組。對于按DRG付費,分組完成后,就需要根據當地歷史實際數據,選擇付費范圍(時間范圍、醫保類型范圍、醫院等級范圍)進行權重、費率測算。需要明確不同級別醫院和不同醫保類型是否使用統一費率,建議不同醫保類型按醫院等級不同分別測算。如果現醫保局政策中有總額控制上限,測算費率時可考慮使用總額上限金額替代總費用。
疾病診斷相關分組(Diagnosis Related Groups, DRG),是用于衡量醫療服務質量效率以及進行醫保支付的一個重要工具。DRG實質上是一種病例組合分類方案,即根據年齡、疾病診斷、合并癥、并發癥、醫療方式、病癥嚴重程度及轉歸和資源消耗等因素,將患者分入若干診斷組進行管理的體系。疾病診斷相關組-預付費(DRG-PPS)是對各疾病診斷相關組制定支付標準,預付醫療費用的付費方式。在 DRG 付費方式下,依診斷的不同、醫療手段的不同和病人特征的不同,每個病例會對應進入不同的診斷相關組。在此基礎上,保險機構不再是按照病人在院的實際費用(即按服務項目)支付給醫療機構,而是按照病例所進入的診斷相關組的付費標準進行支付。DRG即“按疾病診斷相關分組”。

在DRGs-PPS的機制下,DRGs支付標準作為醫保向醫院預付費用的依據,可使醫院在提供醫療服務前即預知資源消耗的較高限額,由此醫院必須將耗費水平控制在該DRGs支付標準以內方有盈余,否則就虧損。DRGs支付標準成為項目盈虧的臨界點,從而調動醫院積極性,在提供服務過程中,挖潛節支、提高診斷率、縮短住院天數。因此DRGs-PPS在控費方面的功能毋庸置疑。DRGs-PPS在醫療質量控制方面同樣具有獨到的優勢。DRG除了是先進的醫療支付工具外,還是很好的醫療評價工具。它自帶一整套指標體系,可以科學、客觀的對醫療服務進行評價,該特性可以作為醫療質量控制的有效補充。更為重要的是,DRGs-PPS的實行,必然催生真正臨床路徑的誕生。DRGs-PPS標準體系包含了數據標準、分組標準和支付標準三大內容。萊文CC目錄診斷列表系統價格
從整體而言,DRGs-PPS可以分為標準、結算及監管三大體系。綜合醫院DRG醫保付費系統操作教學
DRG是一個三支柱系統,是指基于DRG的醫保付費系統、醫療監管系統、醫院管理系統。這些系統也有使用方,就是公立醫療保險機構、民辦(商業)健保公司,衛生行政部門(衛健委),醫院、醫院管理部門以及醫學會在三支柱系統下,無論是醫保付費、有關部門監管還是績效管理,均基于標尺競爭,或叫做同業比較。簡單來講,就是評判醫院的醫療服務做得好與不好。到醫保結算的時候,若兩家醫院做得同樣好,拿到的額度是一樣的,或者受到的監管是一樣的。而“同樣好”則是指治在同類疾病醫療上做得一樣好,不是一類醫院不能放到一起比。這就叫標尺競爭,同業比較。綜合醫院DRG醫保付費系統操作教學
- 醫保結算清單質控系統使用注意事項 2025-02-20
- 中小醫院醫保內控軟件好用嗎 2025-02-19
- 廣東養老醫院醫院智慧服務系統 2025-02-19
- 深圳醫院績效管理系統報價 2025-02-19
- 杭州萊文Level醫保內控系統操作教學 2025-02-18
- 大型醫院醫保控費軟件使用方法 2025-02-18
- 杭州醫院醫保內控系統價格 2025-02-18
- 大型醫院醫保控費系統使用方法 2025-02-17
- 萊文Level病案統計系統價格 2025-02-17
- 杭州醫院醫保控費軟件組成部位 2025-02-17
- 云南艾灸加盟技術 2025-02-23
- 寧夏黃曲霉毒素檢測儀咨詢報價 2025-02-23
- 安徽環氧乙烷滅菌注意事項 2025-02-23
- 桑黃品牌排行 2025-02-23
- 北京進口蘇木素染色液質量好的 2025-02-23
- 黑龍江采購蔗糖如何購買 2025-02-23
- 江西醫用洗鼻鹽 2025-02-23
- 甘肅折疊共享陪護床招商加盟 2025-02-23
- 西南仿生牙托粉代理商 2025-02-23
- 蘭州針灸實驗室 2025-02-23