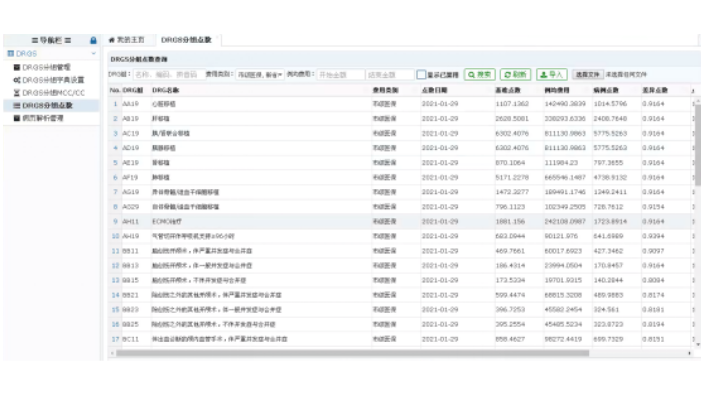
重慶綜合醫院合并癥目錄診斷列表查詢系統
隨著醫保支付變革駛入“快車道”,對于醫院而言,依靠擴床位、搶患者獲得盈余的時代不復存在。DRG下錯綜復雜的醫療行為被“計量化、可比化”,醫療機構不可避免地從“規模”到“價值”的過渡。為更好適應醫保支付變革形勢,醫院應以質量和安全為前提,通過分析全院病組結構,篩選優勢重點病組、優化學科建設,轉變運營機制,促進醫院效益提升。同一DRG病組內的病人獲取的醫保收入是既定的,收治病人的多寡與虧損結余不成正比,優勢重點病組才是關鍵,深入細致測算,會發現約20%的病組是影響醫院收入變化的關鍵變量。DRGs-PPS可以通過調節支付標準,有針對性的完善醫療服務能力。重慶綜合醫院合并癥目錄診斷列表查詢系統
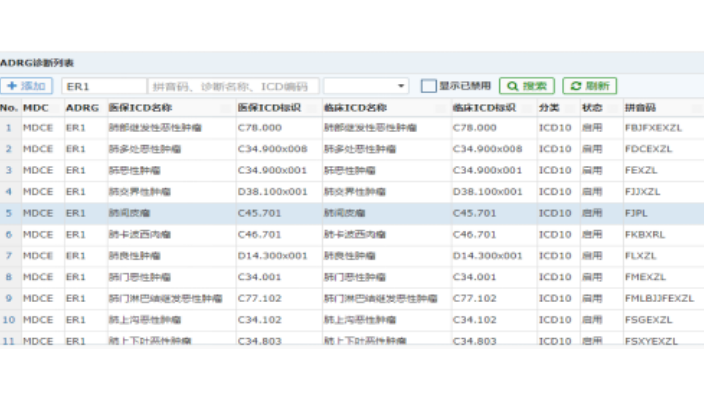
DRG系統有助于促進醫院和醫保的協同:在我國人口老年化日趨嚴重,醫保覆蓋人群不斷擴大的背景下,醫保基金壓力巨大,因此醫保必然以控制費用增長為第1訴求。而醫院為了自身的發展,有著強烈的獲得更多結余的需求。在按項目付費的情況下,醫保與醫院的訴求矛盾,雙方關系以“博弈”為主,“協同”為輔,這也是我們未能真正形成“三醫聯動”的根本原因之一。而在DRGs-PPS的機制下,醫保基于控費的訴求,為每個組測算了既定的支付標準。而與此同時,醫院為了獲得合理的結余,必然降低診療過程中的各類資源消耗。而醫院這一行為,一方面使自身獲得較好的收益,同時必然支撐了醫保控費的訴求。也就是說,在DRGs-PPS的機制下,醫保與醫院在利益訴求上一致,其關系也就從之前的“博弈”轉變為“協同”。合并癥目錄診斷列表系統基本功能萊文DRG通過對醫院患者醫保疾病診斷入徑的判斷,為醫院提供醫保DRG預分組和預警業務支持。
醫保應用 DRG 付費所期望達到的目標是實現醫-保-患三方共贏。通過 DRG 付費,醫保基金不超支,使用效率更加高效,對醫療機構和醫保患者的管理更加準確;醫院方面診療行為更加規范,醫療支出得到合理補償,醫療技術得到充分發展;患者方面享受高質量的醫療服務,減輕疾病經濟負擔,同時結算方式也更加便捷。DRG 是以劃分醫療服務產出為目標(同組病例醫療服務產出的期望相同),其本質上是一套“管理工具”,只有那些診斷和醫療方式對病例的資源消耗和醫療結果影響明顯的病例,才適合使用 DRG 作為風險調整工具,較適用于急性住院病例(Acute inpatients)。
industryTemplateDRG分類補償如何發展?
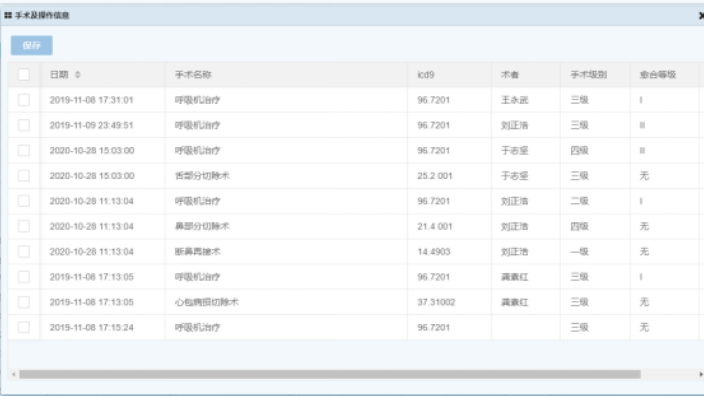
建立DRGs-PPS結算體系,包括了確定醫保支付類型、支付規則與支付流程,對病例的結算數據進行自動分揀,區分出單病種病例、未入組病例、正常值病例、極低值、極高值及其它的特殊值病例,較后按照相對應的方式進行醫保支付,主要包括DRG支付、單病種支付和項目支付。DRG年終決算以及醫保基金管理系統的建設,實現基于DRG的醫保控費分析、基金總額管理、預算管理、年終績效考核與清算。按照DRG付費辦法及其他相關政策規定的要求,提供對定點醫療機構的DRG“管理、費用、效率、安全”等指標的年度考核與清算數據的全方面管理,使年終考核清算工作向“科學、高效、合理”的方向建設發展。對考核維度、指標進行設定,對于考核和結果進行審批,實現市級、區級、院級、科室級的績效考核指標統計分析。萊文DRGs預分組查詢包括15天再入院提醒。杭州數字化醫院DRGs分組手術查詢系統
醫保應用 DRG 付費所期望達到的目標是實現醫-保-患三方共贏。重慶綜合醫院合并癥目錄診斷列表查詢系統
DRG是一套管理工具,其產出眾多的管理指標,而三級醫院醫療質量管理本身也是個管理指標集,二者之間是對應的、互通的,他們都指向管理。一是醫保費用,DRGs系統可有效構建出多維度、多方法、多指標和多部門的醫保費用控制管理體系。目前院內可行的是醫保費用占比分析及預測,可控制醫藥費用不合理增長,實現醫療衛生資源合理配置。二是醫療服務評價,比較不同科室、病區、醫生的醫療服務能力、醫療服務效率、醫療服務安全。三是病種分析,分析病種組成、病種費用及占比、時間的控制、病種(手術/非手術)難度及占比分析、三四級手術RW區間分析、非手術RW區間分析及占比等。重慶綜合醫院合并癥目錄診斷列表查詢系統
- 醫保結算清單質控系統使用注意事項 2025-02-20
- 中小醫院醫保內控軟件好用嗎 2025-02-19
- 廣東養老醫院醫院智慧服務系統 2025-02-19
- 深圳醫院績效管理系統報價 2025-02-19
- 杭州萊文Level醫保內控系統操作教學 2025-02-18
- 大型醫院醫保控費軟件使用方法 2025-02-18
- 杭州醫院醫保內控系統價格 2025-02-18
- 大型醫院醫保控費系統使用方法 2025-02-17
- 萊文Level病案統計系統價格 2025-02-17
- 杭州醫院醫保控費軟件組成部位 2025-02-17
- 兒童防輻射鉛衣哪里買 2025-02-23
- 陜西經絡艾灸加盟條件 2025-02-23
- 甘肅助行器后遺癥用支具 2025-02-23
- 鄭州手機共享露營車招商加盟 2025-02-23
- 寧夏運動矯形器下肢器材 2025-02-23
- 青島針灸仿真訓練系統 2025-02-23
- 上海健康助行器 2025-02-23
- 西北國產牙托粉顏色 2025-02-23
- 杭州智慧健康小屋生產商 2025-02-23
- 華中口腔水門汀費用 2025-02-23